Medische expertsystemen kunnen artsen ondersteunen bij bijvoorbeeld het opstellen van een diagnose, prognose of behandelplan. In theorie kan dat leiden tot betere zorg, maar in de praktijk hebben de systemen de beloftes nog niet waargemaakt. Artsen kunnen het raadplegen van de systemen als een inefficiënte onderbreking van hun werk beschouwen of ten onrechte vertrouwen op een foute uitkomst. De komst van expertsystemen roept bovendien ethische vragen op. Hoe is bijvoorbeeld vast te stellen of een systeem het best mogelijke advies geeft voor een individuele patiënt als de werking van het systeem niet transparant is? Voor een verantwoorde verdere ontwikkeling doen ontwikkelaars, artsen, patiënten en beleidsmakers er goed aan stil te staan bij deze kwesties en daarbij de lessen uit de praktijk mee te nemen.
-
Artikel
Digitale dokters - Een ethische verkenning van medische expertsystemen (CEG)
Medische expertsystemen kunnen zich volgens sommige bedrijven ontwikkelen tot ‘digitale dokters’. In de praktijk roept de komst van deze toepassingen van kunstmatige intelligentie ethische vragen op.
-
Artikel
Vraag het aan Google
Tijdens HIMSS 2018, de wereldwijde conferentie over zorg-ICT in Las Vegas Nevada, zei Eric Schmidt, voorzitter van de raad van commissarissen van Google Inc, dat machine learning (kunstmatige intelligentie) een van de belangrijkste en interessantste technologieën voor de zorg is. Datagiganten zoals Google Knowledge Graph verzamelen al jaren data. Kunstmatige intelligentie leert van deze data (robot). Een verschuiving was al gaande, maar door de coronacrisis lijken dataverzameling, datamining, ontwikkeling van the Cloud en robotisering te versnellen. Sommige banen verdwijnen. Maar hoe kan deze technologische ontwikkeling bijdragen aan het werk van de bedrijfsarts? Dit artikel heeft als doel om een kleine aanzet te geven tot een discussie over de innovatie in de bedrijfsgeneeskundige zorg.
Bron: Niekoop, V. Vraag het aan Google. TBV - Tijdschr Bedrijfs- en Verzekeringsgeneeskd 28, 12–14 (2020). https://doi.org/10.1007/s12498-020-1255-4
-
Artikel
Coronacrisis vraagt om debat over digitalisering
De coronacrisis gaat eerst en vooral over onze gezondheid. Inmiddels wordt het steeds duidelijker dat we ook voor een immens economisch en maatschappelijk vraagstuk staan. Toch is er nog een ander aspect waarom we ons deze crisis straks zullen herinneren: de enorme potentie van digitalisering en de vlucht die talloze online applicaties hebben genomen om het dagelijks leven aan de gang te houden. Veel meer nog dan voorheen valt op hoe diep wij met die technologie verweven zijn geraakt en wat voor mogelijkheden zij ons biedt in tijden van crisis. Alsof we een kijkje krijgen in wat zonder de coronacrisis vooral nog de toekomst zou zijn. Laten we dit fascinerende fenomeen eens nader bekijken. Wat valt er dan op?
In ieder geval, zo betogen we hieronder, dat de recente vlucht in digitalisering kan leiden tot een te groot techno-optimisme. Dat de schaduwkanten van digitalisering veel verder reiken dan welbekende kwesties als privacy en security, hoe belangrijk die ook zijn. Zonder enige twijfel heeft digitalisering ons in deze crisis veel geboden en nog te bieden. Tegelijkertijd zien we op veel terreinen ook een verschraling van contacten, relaties en maatschappelijke processen en verhoudingen. Laten we daarom vooral ook dit moment benutten voor een breed maatschappelijk debat over het verantwoorde gebruik van digitale technologie. Want eenmaal langdurig geïmplementeerd, is het gebruik ervan nog heel moeilijk terug te draaien.
De crisis als kijkje in onze digitale toekomst
In onze huidige tijd lijken we digitalisering ten volle te omarmen. Maar natuurlijk is niet alles anders of nieuw. Talloze applicaties en technologieën die nu uitkomst bieden, werden in feite al gebruikt. Het is meer de intensiteit die nu anders is. Streamingplatformen zoals bijvoorbeeld Netflix, NPOStartPlus en andere zorgen ervoor dat er altijd iets te kijken is en online videogames hebben veel ouders wat rust gegeven, toen ze plotseling de hele dag met hun kinderen thuis zaten. En hoewel online een pakket of maaltijd bestellen al langer gangbaar was, lijkt nu vrijwel iedereen z’n toevlucht te zoeken tot deze ‘veilige’ manier van boodschappen doen.
Daarnaast zien we dat allerlei toepassingen van digitale technologie die nauwelijks op gang leken te komen plotseling het momentum kregen. Binnen een paar weken leerden wij hoe wij moesten vergaderen via video, hebben scholen hun lespakketten in een e-learning-omgeving omgezet en vonden medische consulten online plaats. Ook stimuleert deze crisis een variëteit aan nieuwe of minder bekende toepassingen. Drones worden ingezet om mensen te waarschuwen als ze te dicht bij elkaar komen, videoverhoor van gedetineerden is in de plaats gekomen van fysieke aanwezigheid in de rechtszaal en er zijn tal van technologie-initiatieven om social distancing in goede banen te leiden.Maar digitalisering wordt niet alleen ingezet om de samenleving en economie draaiende te houden. Er zijn ook allerlei projecten om digitale technologie te benutten in de strijd tegen de oorsprong van de crisis zelf: corona. Vooral in Azië zijn er veel interessante voorbeelden. Het Chinese platform Alibaba kondigde een algoritme aan dat met een hoge mate van zekerheid een diagnose in twintig seconden kan stellen. Voedsel en medicijnen werden in Wuhan door autonome voertuigen naar mensen in quarantaine gebracht. In Singapore wijzen ze de inwoners erop om afstand van elkaar te houden op straat. Maar ook in de Verenigde Staten wordt geëxperimenteerd met het op afstand monitoren van ouderen. Op de onlinedatabase Kaggle worden grote datasets over corona verzameld in de hoop dat AI daarin patronen kan herkennen.
In ons land werken onderzoekers van de TU Delft aan een programma dat op basis van expertkennis artsen kan ondersteunen bij het nemen van morele beslissingen. Artsen in ziekenhuizen benutten een diagnostisch algoritme om een inschatting te maken van het risico op COVID-19 en medische centra werken aan de ontwikkeling van machine learning, een variant van AI, voor de keuze van behandelingen en onderzoek van het ziekteverloop.Link naar hele artikel
Bron: Sheikh, H., & Prins, C. 2020. Coronacrisis vraagt om debat over digitalisering. WRR.
-
Artikel
Promoting cancer screening through social media analyses
Early identification through screening is a crucial element in reducing the burden of cancer. But many people don’t participate in the mass screening offered and recommended by the Dutch state. How do people arrive at this decision and what role is played here by news and social media that report on screening? Enabled by a grant from ZonMw, a consortium led by the University of Amsterdam is researching this question and providing tools to benefit informed decision-making in a dynamic media environment.
Cancer screening is an important method used by the Dutch state in combating cancer, with screening for breast cancer as a well-known example. Research has shown that women who don’t take part in breast cancer screening have an increased risk of dying compared to women who do get screened. At the same time, it appears that a significant proportion of people in the Netherlands who are invited for screening don’t actually take part in this process. So it’s important to find out how people make an informed decision about whether to be screened or not, and how they are influenced here by information from the state, through news platforms and on social media.
The important role of media in healthy behaviour
The SENTENCES consortium aims to research this relationship between news reports on mass health screening, discussions on social media on this news and the mass screening itself. Moreover, it will be analysing participation in, and trust in, mass health screening on the basis of extensive data collection in publicly available sources. According to Gert-Jan de Bruijn, lead applicant of the project, the grant award decision also shows that ZonMw (Dutch national funding organization for research on health care) is increasingly recognising the importance of media in healthy behaviour – an issue that also seems ever more important in the current corona pandemic.
Tools for focused communication
The multidisciplinary consortium is led by the Amsterdam School of Communication Research ASCoR and brings together expertise in the fields of media effects, artificial intelligence and health communication. Other important social partners in the consortium include RIVM and KWF. On the basis of this unique knowledge cluster, the participants are researching how the state and health authorities can best shape their communication to facilitate informed decision-making in a fast-changing media environment.
One element involves the development and validation of AI tools to automatically code the large quantities of media data. In addition, advanced network analyses will be used to simulate the effects of social media interventions by the state and health authorities.
These tools should enable the social partners responsible for screening programmes to respond better to public discussions and sentiment and hence to promote participation in screening. The research formally commenced in February 2021 and will continue until February 2025.
Source: UvA - Promoting cancer screening through social media analyses
-
Artikel
Learning how to make shared decisions with virtual patients
Patients want to have a say in their medical treatment, especially when it will have a major impact on their life. Research shows that a shared decision-making process does indeed have positive effects. But how can a doctor learn how to approach this properly? The current training lacks sufficient opportunities to practise with patients. A virtual patient could offer a solution.
A medical student talking to a virtual patient (photo: Anne Vos)
Professor of Health Communication Julia van Weert of the University of Amsterdam, together with colleagues from her research group, Amsterdam UMC and Delft University of Technology, tested the use of a virtual patient when training medical students. Could a virtual patient help to improve students' communication skills, giving them a more effective way to learn how to make care-related decisions together with the patient? Van Weert describes the results of the pilot as promising.
Shared decision-making has a positive effect, but practising together was difficult
It is important for a doctor and patient to reach a shared decision about a care situation in which the patient's preferences are taken into account. ‘From research, we know that shared decisions have a positive impact on the treatment and patient satisfaction. It also reduces any subsequent doubts about the decisions made,’ explains Van Weert. However, practising face-to-face during medical training, for example with actors in role-playing situations, is expensive and time-consuming. This method also takes little account of students' different personalities and skill levels, making it difficult to firmly embed interactive practice and training with patients in the degree programme.
A virtual patient offers possibilities
‘A virtual patient would allow students to gather information fairly easily and in a safe environment and learn how to reach a shared decision on the basis of this information,’ explains Van Weert. In the research by Van Weert and her colleagues, Delft University of Technology developed graphic interactive characters that were shown to second-year medical students at Amsterdam UMC on a computer screen and talked to them through the computer speakers. Data from previous studies on cancer treatment choices (chemotherapy or hormonal treatment) were used as the main body of the text for the characters. Computer models then simulated the progress of knowledge building, preference formation and expression of emotion in the Virtual Patient. This gave the students the illusion that they were involved in a natural dialogue. In total, each student took three sessions with different virtual patients.
‘The biggest improvement in communication took place after the first session,’ says Van Weert. In the second session, students made significant improvements in their communication skills and their ability to reach a decision together with the patient. There was less progress in the third session.
Conclusion
On the basis of the pilot, the researchers conclude that the virtual patient certainly offers potential as a valuable learning opportunity for training communication skills, although some improvements are still required. ‘A virtual form of training also ties in very well with the current times, in which we are all taking major steps towards more online education. A Virtual Patient allows clinicians to improve their skills in a highly interactive and compelling way at a time and location of their choice,’ concludes Van Weert.
-
Artikel
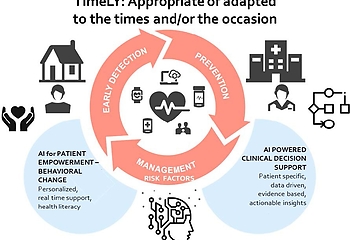
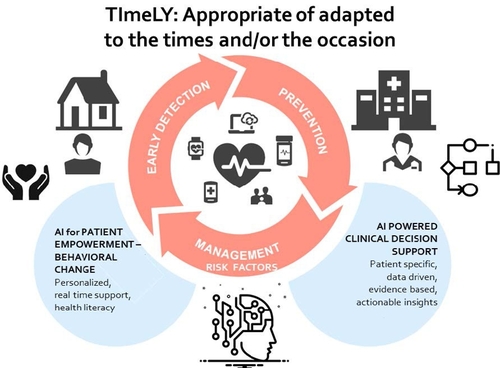
AI to assist patients recovering from heart failure
Rehabilitation and adapting to a new lifestyle are crucial to recovery following heart failure, but nevertheless prove to be all too difficult a task for many patients. The European project TIMELY, which is coordinated by the University of Amsterdam, intends to develop an eHealth platform using AI that will offer patients recovering from heart failure personalised monitoring and coaching services as they work to achieve a new, healthy lifestyle.
Heart disease has an enormous impact on patients, healthcare and society worldwide. Heart failure is usually the result of a prolonged interplay of physiological characteristics, risk factors and behaviour. Rehabilitation following a heart attack, where patients learn to adapt their lifestyle, is the most important type of intervention there is to speed up recovery and prevent a relapse – and yet less than half of patients take part in programmes of this kind, with many participants prematurely dropping out. In addition, patients often fall back into their old behavioural patterns and habits that played a key role in bringing on heart failure. As such, any gains made through rehabilitation evaporate in the long term.
Rehabilitation currently an overly draining process
Something that may account for the low level of interest in and dropout rate from rehabilitation programmes is that they are very intensive and require patients to make quite a few changes in their daily lives. At the same time, many patients suffer from extreme fatigue and are passive as a result of the traumatic and profound experience they have just had. Artificial Intelligence (AI) may offer a solution in terms of being able to identify behavioural risks more effectively and being able to continually motivate, coach and support patients throughout their journey towards a new healthy lifestyle.
A bespoke solution using AI
The TIMELY project, which is coordinated by the clinical psychologist Jos Bosch of the University of Amsterdam, received a 5.7 million grant from the European Commission to develop an eHealth platform that identifies the risks surrounding the failure and success of cardio rehabilitation and provides heart patients with continuous monitoring and support. To this end, the communication scientist Gert-Jan de Bruijn is leading a central work package, which ensures the development of a chatbot as a digital coach.
Link to whole article
Source: UvA - AI to assist patients recovering from heart failure
-
Artikel
Gezondheid centraal
Voor dit rapport onderzocht het Rathenau Instituut voorbeelden van digitale diensten waarmee patiënten en gezonde mensen data delen om hun gezondheid te verbeteren. We laten zien dat het zorgvuldig en veilig delen van data gebaat is bij kleinschaligheid en focus op wat er echt nodig is. Dit rapport geeft overheid, zorgveld en politiek handvatten om te zorgen dat de inzet van digitale diensten voor gezondheidsdata past bij een ‘maatschappelijk verantwoorde digitale samenleving’.
Digitalisering van gezondheidsdata biedt kansen voor betere zorg op maat en voor preventie. Verschillende digitale diensten kunnen - in samenhang - het inzien, delen en benutten van elektronische gezondheidsdata mogelijk maken, ook buiten het zorgdomein. De publieke en politieke discussie gaat niet langer over het digitaliseren van het medisch dossier alleen. Het doel is ook om burgers te activeren om met hun eigen gegevens te werken aan hun gezondheid. De verwachting is dat burgers door zelf hun data te beheren meer grip krijgen op de zorg. Tegelijkertijd is het de vraag of op basis hiervan betere zorgadviezen worden gegeven, of burgers daardoor werkelijk meer regie hebben op hun gezondheid, en of regie over meer data door burgers wel zo wenselijk is. Dit rapport laat zien dat het zorgvuldig en veilig delen van data gebaat is bij kleinschaligheid en focus op wat er echt nodig is. Het geeft overheid, zorgveld en politiek handvatten om digitale diensten in te zetten voor de ‘maatschappelijk verantwoorde digitale samenleving’. Kwaliteit van data en van goede passende zorg staan hierbij centraal, en burgers worden beschermd tegen onwenselijk gebruik van hun data.
Overige bestanden: Bericht aan Parlement
-
Artikel
Digitale gezondheidsregie
Het Rathenau Instituut heeft in dit onderzoek de kansen en uitdagingen van het streven naar digitale gezondheidsregie in kaart gebracht, in het bijzonder de implicaties voor maatschappelijke waarden en eigen regie op gezondheid. Het blijkt dat de focus bij de huidige technische en organisatorische ontwikkelingen ligt op privacy-aspecten en de positie van chronische patiënten. Minder aandacht is er voor de benodigde veranderingen in de zorgpraktijk, verschillende typen patiënten, waarden zoals autonomie van burgers, de rol van de zorgverlener en het gebruik van gegevens door derden.
Door zelf onze gezondheidsgegevens in te zien en aan te kunnen geven met welke zorgaanbieders welke gegevens mogen worden gedeeld bij behandeling, zouden wij als burgers meer grip kunnen krijgen op onze eigen gezondheid. Het ministerie van VWS en het zorgveld stimuleren en faciliteren deze ‘digitale gezondheidsregie’. De ontwikkeling en implementatie van het nieuwe systeem voor digitaal inzien en delen van gezondheidsgegevens zijn in volle gang. Het Rathenau Instituut heeft in dit onderzoek de kansen en uitdagingen van het streven naar digitale gezondheidsregie in kaart gebracht, in het bijzonder de implicaties voor maatschappelijke waarden en eigen regie op gezondheid.
Het blijkt dat de focus bij de huidige technische en organisatorische ontwikkelingen ligt op privacy-aspecten en de positie van chronische patiënten. Minder aandacht is er voor de benodigde veranderingen in de zorgpraktijk, verschillende typen patiënten, waarden zoals autonomie van burgers, de rol van de zorgverlener en het gebruik van gegevens door derden. Het Rathenau Instituut meent daarom dat het goed is om de discussie te verbreden, en deze aandachtspunten op te pakken om de beloften van regie over gezondheidsgegevens echt waar te maken en tegelijkertijd burgers en patiënten te beschermen.
Overige bestanden: Bericht aan parlement
-
Artikel
Datasolidariteit voor gezondheid
‘Datasolidariteit’ is het beschikbaar stellen, door burgers, van hun gegevens uit medische dossiers voor (big) data-onderzoek waarmee de volksgezondheid gediend kan zijn. Aan datasolidariteit zitten allerlei haken en ogen. Het gaat immers om onderzoek met heel persoonlijke gegevens die normaliter tussen arts en patiënt blijven. We moeten rechten van patiënten beschermen, maar ook onderzoek naar de verbetering van de volksgezondheid faciliteren, en daarmee potentieel de gezondheidsbevordering van iedereen.
Met het onderzoek Datasolidariteit. Verbeterpunten met oog voor ieders belang wil het Rathenau Instituut bijdragen aan een geïnformeerd politiek en maatschappelijk gesprek over beter gebruik van bestaande digitale gegevens uit medische dossiers voor onderzoek. Met ‘beter gebruik’ bedoelen we: voor nuttig onderzoek dat de volksgezondheid werkelijk dient én rekening houdt met de fundamentele rechten van de patiënt. Maar ook die van de arts en onderzoeker. -
Artikel
Waardevol gebruik van menselijke DNA-data
Voorouders traceren, weten of er aanleg is voor een genetische aandoening of de dader van een misdrijf op het spoor komen. Dankzij de vooruitgang in DNA-technologie worden DNA-data op tal van terreinen benut. Het delen, combineren en gebruiken van die data neemt toe. Daarmee groeit ook het bewustzijn dat burgers voldoende beschermd moeten zijn binnen de keten van DNA-data, waarin vele spelers actief zijn en geld verdienen. In dit rapport geven we urgente aandachtspunten en oplossingsrichtingen om DNA-data waardevoller te gebruiken.
Het Rathenau Instituut wil met dit rapport urgente overwegingen geven voor waardevol gebruik van DNA-data van mensen. Met ‘waardevol gebruik van DNA- data’ bedoelen we: DNA-data benutten voor onderzoek of innovaties die de volksgezondheid of een ander maatschappelijk doel dienen én waarbij rekening wordt gehouden met publieke waarden.
In dit rapport gaan we dieper in op de technologische ontwikkelingen en de commercialisering en de internationalisering van de DNA-keten. We zetten de maatschappelijke doelen die beoogd worden met DNA-data op een rij en geven de uitdagingen en beperkingen die daarbij spelen. We analyseren de maatschappelijke en ethische kwesties rond de roep om steeds meer DNA-data, en met name in de context van commercialisering en internationalisering. We geven zeven belangrijke aandachtspunten, en dringen aan op het nemen van actie waarin volgens ons onderzoek oplossingen zijn gelegen. We ronden af met drie overkoepelende adviezen en een figuur die een overzicht geeft van de overwegingen en adviezen die we op basis van ons onderzoek aan de verschillende actoren geven. Voor ons onderzoek deden we deskresearch. Bronnen waren onder meer: literatuur, nieuwsberichten, rapporten van autoriteiten en de bestaande wettelijke kaders, zoals de Algemene verordening gegevensbescherming (AVG).
-
Artikel
Algoritme berekent kans om ernstig ziek te worden van coronavirus
Onderzoekers van Amsterdam UMC hebben een algoritme ontwikkeld dat voor patiënten van elke huisartspraktijk het risico berekent om ernstig ziek te worden door het coronavirus. Het algoritme helpt met het slim identificeren en selecteren van patiënten die voor vaccinatie in aanmerkingen komen. Ook kan het de regio ondersteunen bij het tijdig sturen van de zorgcapaciteit.
Met het algoritme kan de huisarts patiënten op volgorde van hoog naar laag risico vaccineren. Met relatief weinig administratieve belasting en met een relatief geringe hoeveelheid vaccins, kunnen ziekenhuisopnames en overlijdens worden voorkomen. Modelberekeningen laten zien dat met het gebruik van het algoritme bij een vaccinatiegraad van ongeveer 8 % (ongeveer 1 miljoen vaccins), een 50% reductie van ziekenhuisopname en overlijden mogelijk is. Een dergelijke reductie wordt bij willekeurig vaccineren pas bereikt bij een vaccinatiegraad van 50% (ongeveer 8.5 miljoen vaccins) en bij prioritering van alleen 60-plussers bij een vaccinatiegraad van 24% (ongeveer 4 miljoen vaccins).
Hieronder vind je de voorpublicatie., , , , , , , , , , ,
-
Artikel
Aan de slag met AI-toepassingen om gezondheid en zorg te verbeteren
Dit manifest is geschreven door de werkgroep Gezondheid en Zorg van de Nederlandse AI Coalitie. De missie, de strategische agenda, de aanpak en hoe we met verschillende teams aan de slag gaan wordt hierin beschreven.
De Nederlandse AI Coalitie werkgroep Gezondheid en Zorg is een brede samenwerking van bedrijven, kennisinstellingen, zorgverleners burgers en overheden die zich inzet om met kunstmatige intelligentie (AI) bij te dragen aan een gezond en welvarend Nederland. Nederland beschikt over hoogwaardige kennis, een uitstekende gezondheidszorg, veel goed opgeleide burgers en een cultuur waarin samenwerking en overleg centraal staan. Het wordt hoog tijd dat onze AI de plek inneemt die daarbij past, om te zorgen dat we ook in de toekomst vitale burgers hebben die zo nodig de zorg krijgen die bij hen past en om daar bovendien economisch de vruchten van te plukken. De nadruk ligt daarbij op actie en impact. We leren door dingen samen te doen en gaan uit van de waarde die AI onze samenleving brengt.
Een goede gezondheid en goede zorg lijken misschien vanzelfsprekend, maar zijn het zeker niet. Door de veroudering van de bevolking en de toename van de ziektelast ontstaan bij ongewijzigd beleid ernstige knelpunten: een tekort aan zorgprofessionals en onaanvaardbare stijgende kosten.
Bron: Werkgroep Gezondheid en Zorg. 2020. Aan de slag met AI-toepassingen om gezondheid en zorg te verbeteren. NL AIC.
-
Artikel
Bevordering van factoren voor fysieke activiteit bij kinderen met astma onderzocht door middel van' concept mapping'
Voor kinderen met astma kan fysieke activiteit (PA) de impact van hun astma verminderen. Tot dusverre ontbreken effectieve PA-bevorderende interventies voor deze groep. Om een interventie te ontwikkelen, was het huidige onderzoek gericht op het identificeren van perspectieven op fysieke activiteit van kinderen met astma, hun ouders en zorgverleners.
Kinderen met astma tussen 8 en 12 jaar (n = 25), hun ouders (n = 17) en zorgverleners (n = 21) namen deel aan een concept mapping-onderzoek. De deelnemers kwamen met ideeën die kinderen met astma zouden helpen om lichamelijk actiever te worden. Ze sorteerden alle ideeën en beoordeelden hun belang bij het beïnvloeden van PA. Clusters zijn gemaakt met multidimensionale schaling en clusteranalyse. De onderzoekers bestempelden de clusters als omgevings- of persoonlijke factoren met behulp van het Physical Activity for people with a Disability-model. In totaal zijn 26 unieke clusters gegenereerd, waarvan 17 als omgevingsfactoren en 9 als persoonlijke factoren. Belangrijke factoren die fysieke activiteit bij kinderen met astma bevorderen volgens alle deelnemende groepen zijn astmacontrole, stimulerende omgevingen en familieleden, en aangepaste voorzieningen die aansluiten bij de behoeften van het kind. Deze factoren, ondersteund door de toekomstige gebruikers, maken het mogelijk om een interventie te ontwikkelen die zorgverleners helpt om PA bij kinderen met astma te bevorderen.
Brons, A., Braam, K., Timmerman, A., Broekema, A., Visser, B., van Ewijk, B., TerheggenLagro, S., Rutjes, N., van Leersum, H., Engelbert, R., Kröse, B., Chinapaw, M., & Altenburg,
T. (2019). Promoting factors for physical activity in children with asthma explored through
concept mapping. International Journal of Environmental Research and Public Health, 16(22),
[4467]. https://doi.org/10.3390/ijerph16224467Vertaald door openresearch redactie
-
Artikel
Slimme technologie voor veroudering
Dit proefschrift beschrijft onderzoek naar het gebruik van sensormonitoring om veranderingen in de functionele gezondheid van alleenwonende ouderen te detecteren. Functionele gezondheid verwijst naar het vermogen om activiteiten uit te voeren die een persoon nodig heeft en wil doen zonder beperkt te worden door pijn of letsel. Het vermogen om deze activiteiten uit te voeren is cruciaal voor zelfstandig wonende ouderen, omdat het verouderingsproces veel onvermijdelijke veranderingen (meestal een achteruitgang) met zich meebrengt die verband houden met de mentale en fysieke gezondheid. Vroegtijdige detectie van een achteruitgang van de functionele gezondheidsstatus maakt tijdig ingrijpen mogelijk, wat kan bijdragen aan gezond en actief ouder worden in de thuisomgeving.
Nait Aicha, A. (2020). Smart technology for ageing in place: Machine learning for continuous
sensor monitoring of the functional health of independently living older adults. DOI linkVertaald door de openresearch redactie
-
Artikel
Ontwikkeling en evaluatie van een gemengde thuisgebaseerde oefeningsinterventie voor oudere volwassenen
Veroudering gaat gepaard met een afname van het vermogen om dagelijkse taken uit te voeren. Lichamelijke activiteit kan de achteruitgang vertragen of verminderen en het vermogen van oudere volwassenen om zelfstandig thuis te wonen vergroten. Het uitvoeren van thuisoefeningen kan oudere volwassenen helpen de aanbevolen niveaus van fysieke activiteit te bereiken. Technologie maakt het mogelijk om trainingsprogramma's aan te passen aan individuele behoeften. Dit proefschrift beschrijft een gemengde interventie die is ontwikkeld en geëvalueerd volgens de methodology van het Medical Research Council.
De belangrijkste bevindingen zijn dat oudere volwassenen gemotiveerd zijn om door technologie ondersteunde thuisoefeningen te doen als ze hen helpen om zelfredzaam te blijven en er voldoende begeleiding is, veiligheid in acht wordt genomen en therapietrouw wordt gestimuleerd. Om aan die voorwaarden te voldoen, werd een blended interventie ontwikkeld die was gebaseerd op functionele oefeningen, gedragsveranderingstheorie en menselijke begeleiding. Een op maat gemaakte tabletapplicatie blijkt bruikbaar voor de doelgroep. Uit een procesevaluatie is gebleken dat zowel de tablet als de coach ouderen ondersteunt in de verschillende fasen van zelfregulatie van hun bewegingsgedrag. De gemengde interventie stimuleert de intrinsieke motivatie door de autonomie van de deelnemers te ondersteunen, competentie te bevorderen en, voor sommigen, tegemoet te komen aan de behoefte aan verbondenheid door emotionele steun te bieden. Gegevens afkomstig van de tablet laten zien dat oudere volwassenen die deelnemen aan de interventie trainingsgedrag vertonen dat in overeenstemming is met de richtlijnen van de WHO en dat betrokkenheid bij de tablet hieraan bijdroeg. Toekomstig werk moet de beoordeling van de getrouwheid van de interventie omvatten en onderzoeken welke aspecten van coaching wel en niet verder kunnen worden geautomatiseerd.
Mehra, S. (2021). Development and evaluation of a blended home-based exercise
intervention for older adultsVertaald door de openresearch redactie
-
Artikel
Digitale dokters
Medische expertsystemen kunnen zich volgens sommige bedrijven ontwikkelen tot ‘digitale dokters’. In de praktijk roept de komst van deze toepassingen van kunstmatige intelligentie ethische vragen op.
Medische expertsystemen kunnen artsen ondersteunen bij bijvoorbeeld het opstellen van een diagnose, prognose of behandelplan. In theorie kan dat leiden tot betere zorg, maar in de praktijk hebben de systemen de beloftes nog niet waargemaakt. Artsen kunnen het raadplegen van de systemen als een inefficiënte onderbreking van hun werk beschouwen of ten onrechte vertrouwen op een foute uitkomst. De komst van expertsystemen roept bovendien ethische vragen op. Hoe is bijvoorbeeld vast te stellen of een systeem het best mogelijke advies geeft voor een individuele patiënt als de werking van het systeem niet transparant is? Voor een verantwoorde verdere ontwikkeling doen ontwikkelaars, artsen, patiënten en beleidsmakers er goed aan stil te staan bij deze kwesties en daarbij de lessen uit de praktijk mee te nemen.
-
Artikel
Kunstmatige Intelligentie in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In deze openingsblog stellen we vast dat verantwoorde inzet van AI betekent dat onze gezondheid centraal staat en de patiënt eigen keuzes kan maken. AI kan ons ondersteunen in die keuzes. Maar naarmate we meer steunen op de technologie, wordt de vraag ‘wie beslist?’ actueler. Garanties zijn nodig om waarden als autonomie, privacy en inclusiviteit te waarborgen in automatische beslissystemen. We gaan op zoek naar goede voorbeelden, zodat we leren hoe professionals, patiënten en de samenleving vorm geven aan verantwoorde inzet van AI.
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Naarmate we meer steunen op AI bij de keuzes voor onze gezondheid, wordt de vraag ‘wie beslist?’ actueler.
- We gaan op zoek naar goede voorbeelden, zodat we leren hoe we in zorg en welzijn vorm geven aan verantwoorde inzet van AI.
Gezondheid is een groot goed. In enquêtes geven Nederlanders steevast aan dat ze gezondheid heel belangrijk vinden. In het beleid staat de patiënt of de cliënt centraal. Samen met familie en bijgestaan door artsen en andere professionals maken we zelf onze keuzes. Tenminste, dat is het ideaalbeeld. Juist als het om onze gezondheid gaat, blijkt in de praktijk dat willen nog geen kunnen is en dat kunnen nog geen doen inhoudt.
Nieuwe technologie kan ons helpen. Door onze gezondheid te monitoren, ons te coachen, te helpen beslissen en door verbanden te leggen op basis van heel veel gegevens, die we zelf niet zouden kunnen interpreteren. De stappenteller is een eenvoudig voorbeeld. Onze stappen worden gemeten, we krijgen advies om te bewegen en we kunnen ook zien hoe we het doen in vergelijking met anderen. Bij het interpreteren van medische beelden speelt hetzelfde. Door veel meetgegevens te verzamelen, die worden geïnterpreteerd door rekenmodellen (algoritmen), komen artsen tot adviezen. Bijvoorbeeld om wel of niet te opereren. In beide voorbeelden is sprake van kunstmatige intelligentie of artificial intelligence (AI) die al die data doorrekent.
Maar wie beslist? Staat de patiënt of onze gezondheid nog centraal? Of zijn commerciële of andere motieven leidend?
Lees hier het hele artikel
Bron: Rathenau Instituut - Kunstmatige Intelligentie in de zorg: wie beslist?
-
Artikel
Beleid voor AI in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In dit tweede deel beschrijft Ron Roozendaal, directeur informatiebeleid bij het ministerie van Volksgezondheid, Welzijn en Sport (VWS), het AI-beleid van het ministerie. VWS streeft ernaar de kansen te benutten om met AI de gezondheidszorg te verbeteren. Daarvoor moeten waarden als zelfbeschikking, solidariteit, privacy en non-discriminatie worden gewaarborgd. Het ministerie stimuleert een open gesprek over de gevolgen van kunstmatige intelligentie in de zorg.
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Het ministerie van VWS streeft ernaar de kansen te benutten om met AI de gezondheidszorg te verbeteren, zodanig dat publieke waarden, zoals zelfbeschikking, solidariteit, privacy en non-discriminatie worden gewaarborgd.
- Het ministerie stimuleert het gesprek over de gevolgen van kunstmatige intelligentie in de zorg.
Nieuwe vragen
Kunstmatige intelligentie (artificial intelligence, AI) staat in de belangstelling. Onder andere in het Strategisch Actieplan AI staan de ambities van het kabinet benoemd. NWO, ZonMW en bedrijven investeren in onderzoek naar AI, omdat alleen door praktijkervaring de toepassingen beproefd kunnen worden. Dit onderzoek dient tevens antwoord te geven op talloze vragen: Hoe draagt AI bij aan de gezondheid van mensen? Wie kan AI succesvol in de zorg toepassen? Welke risico’s zijn er bij het toepassen van AI en zijn deze toereikend terug te dringen? Bij het ministerie van Volksgezondheid, Welzijn en Sport (VWS) kijken wij ook naar wet- en regelgeving. Welke belemmeringen zijn er om data te kunnen gebruiken en welke waarborgen zijn er nodig?
Dokters moeten doorleren als ze gaan werken in de zorg, terwijl algoritmen moeten stoppen met leren nadat ze zijn toegelaten, omdat hun werkwijze niet mag veranderen. Wat vinden we daarvan? Durven zorgprofessionals verantwoordelijkheid te nemen voor de diagnoses van algoritmen? Willen we – en kunnen we – precies weten hoe algoritmen werken, of kijken we vooral naar de uitkomsten? Algoritmen worden nu in veel gevallen getraind met buitenlandse data. Zijn die wel van toepassing op patiënten in Nederland, en hoe zorgen we dat ook data van Nederlandse patiënten gebruikt kunnen worden voor onderzoek, met behoud van waarborgen als privacy en veiligheid?
Dit zijn nieuwe vragen waarop het antwoord nog gevonden moet worden.
Lees hier het hele artikel
Bron: Rathenau Instituut - Beleid voor AI in de zorg: een waardenafweging
-
Artikel
Verantwoorde AI in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In dit vierde deel vertelt Carine van Oosteren, senior beleidsmedewerker bij de Sociaal-Economische Raad (SER), over de gevolgen van AI voor de taken van zorgprofessionals en de werkgelegenheid in de zorg. Voorbeelden van AI in de zorg helpen om te begrijpen hoe het werk voor zorgprofessionals verandert.
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Carine van Oosteren (SER) laat met voorbeelden van AI-toepassingen in de zorg zien hoe het werk voor zorgprofessionals verandert.
- Om verantwoord van AI in de zorg gebruik te maken, is het waardevol de huidige AI-toepassingen te bestuderen.
Twee voorbeelden van AI in de zorg
Kunstmatige intelligentie (AI) is goed gebleken in het opsporen van patronen in data. In de zorg is dat nuttig bij het stellen van diagnoses en bij zorg in de preventieve sfeer.
Zo heeft Skin Vision een app ontwikkeld om huidkanker in een vroeg stadium te signaleren, zonder een bezoek aan een arts. De gebruiker van de app neemt een foto met een smartphone en beantwoordt enkele vragen. De app voert dan een risicoanalyse uit op een stukje huid. Als het algoritme het risico op kanker als hoog beoordeelt, krijgt de gebruiker binnen 48 uur bericht over de vervolgstappen. Een team van dermatologen is aan de app verbonden.
BedSense is een voorbeeld van AI in de preventieve zorg. Deze AI-toepassing kan doorligwonden voorkomen. BedSense bestaat uit een sensor onder een matras die het liggedrag van een patiënt monitort en een kastje aan de muur dat signalen afgeeft als een patiënt te lang in eenzelfde houding ligt.
Taakverlichting en ander werk
Bovengenoemde voorbeelden wekken de verwachting dat het gebruik van apps in de zorg leidt tot betere diagnoses en lagere zorgkosten. De tijd die zorgprofessionals besparen dankzij deze toepassingen kunnen zij aan andere zaken besteden, zoals persoonlijk contact met patiënten. Voordelen van toepassingen als Skin Vision en BedSense zijn het bespaarde ongemak voor de patiënten, de uitgespaarde kosten en taakverlichting van het medisch personeel. Andere kansen kunnen liggen op het terrein van de werkgelegenheid: levert de inzet van AI een bijdrage aan een vermindering van de werkdruk en stijgt de vraag naar personeel in de zorg hierdoor minder?
Lees hier het hele artikel
Bron: Rathenau Instituut - Verantwoorde AI in de zorg: de waarde van voorbeelden
-
Artikel
Naar goed beheer van data-technologie in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In dit tiende deel laat Antoinette de Bont, hoogleraar Sociologie van Innovaties in Zorg aan de Erasmus University Rotterdam, zien dat sociale wetenschappers kunnen bijdragen aan goed beheer van datatechnologie in de zorg. ‘Waarom beginnen we niet met een moreel databeraad?’
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Antoinette de Bont betoogt dat goed beheer van datatechnologie nodig is.
- Ze laat zien hoe inzichten van sociale wetenschappers daaraan kunnen bijdragen.
Succesvolle en legitieme inzet van AI
Kunstmatige intelligentie kan patronen in omvangrijke data ontdekken. Daarmee kan AI beter en sneller dan mensen voorspellingen doen. Neem een AI-toepassing die een foto van een tumor analyseert. Idealiter hoeft een arts met zo’n foto geen biopt van de tumor meer te nemen. Zo kan de inzet van AI leiden tot minder invasieve diagnostiek van kanker.
Het risico is echter dat AI alleen maar leidt tot extra zorg. Ontwikkelaars van AI-toepassingen moeten begrijpen waarom een chirurg misschien toch wil snijden, ook al heeft hij een foto van de tumor. Een chirurg wil voelen en ruiken, bijvoorbeeld. Als AI enkel naast de bestaande praktijk wordt ingezet, in plaats van erin te worden opgenomen, is de toegevoegde waarde van de technologie klein.
De vraag is dus wat er voor nodig is om AI succesvol en legitiem in te zetten, zodat de technologie echt ondersteunend wordt aan de gezondheidszorg.
Lees hier het hele artikel
Bron: Rathenau Instituut - Naar goed beheer van data-technologie in de zorg
-
Artikel
AI in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In dit vijfde deel vertellen Heleen Miedema, Katja Haijkens en Govert Verhoog over de implicaties van toenemend gebruik van technologie in de zorg voor de opleiding van zorgprofessionals. Als opleidingsdirecteuren van de studies Technische Geneeskunde, Biomedische Technologie en Gezondheidswetenschappen aan de Universiteit Twente hechten zij er belang aan dat studenten een kritische, reflectieve houding ontwikkelingen ten opzichte van AI en andere technologie in de zorg.
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- De Universiteit Twente ziet het als haar verantwoordelijkheid dat studenten de maatschappelijke betekenis van een technologische ontwikkeling kunnen begrijpen om die adequaat te kunnen toepassen.
- Studenten moeten daarvoor een kritische, reflectieve houding ontwikkelen ten opzichte van technologie.
Terug naar de basis voor verantwoorde AI
Ontwikkelingen in de ICT hebben het mogelijk gemaakt om veel data te verzamelen en daar datasets mee te bouwen. AI is een volgende stap in de ICT-ontwikkeling. Automatische beslissystemen kunnen met AI patronen in de omvangrijke data ontdekken en zo beslissingen ondersteunen, bijvoorbeeld in de gezondheidszorg. Het is van belang dat je de context van de data begrijpt en de manier waarop de data zijn gegenereerd, om zo de uitkomsten beter te kunnen duiden.
Om AI verantwoord in de zorg in te zetten, is het nodig naar de basis terug te gaan: naar de onderliggende data en de manier waarop die verwerkt wordt. Kun je uit die data inderdaad de informatie halen die nodig is? Hoe wordt deze data opgeslagen, wat zijn de criteria daarvoor en met welk doel gebeurt dat? Ook een basale vraag is welke beslissingen AI zou moeten ondersteunen. Je kunt wel de juiste database hebben, maar wat voor beslissingen moeten computers daar dan mee maken? Welk belang dienen de automatische beslissystemen en aan wat voor ondersteuning is echt behoefte?
Het is belangrijk te beseffen dat niet één groep in de samenleving verantwoordelijk is voor de ontwikkeling van AI. Verschillende groepen mensen moeten vanuit verschillende disciplines betrokken worden bij technologische ontwikkelingen. Het gaat niet alleen om wat technologisch mogelijk is, maar ook om wat de samenleving met die technologie wil bereiken en hoe de toepassing ervan de gezondheidszorg kan verbeteren.
Lees hier het hele artikel
Bron: Rathenau Instituut - AI in de zorg: implicaties voor het onderwijs
-
Artikel
Innoveren met AI in de zorg
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. In dit elfde deel is Max Welling, hoogleraar Machine Learning aan de Universiteit van Amsterdam en Vice President Technologie bij Qualcomm, aan het woord. Het is mogelijk dat AI in de toekomst artsen ondersteunt bij het stellen van diagnoses en het opstellen van een behandelplan. Sommige dingen zullen algoritmes zelfs beter kunnen dan artsen. Maar eerst moeten we, in Europees verband, het verzamelen en uitwisselen van data op orde krijgen, aldus Max Welling.
In het kort:
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Om echt vooruitgang te boeken met AI in de zorg, moeten we volgens Max Welling eerst de data op een veilige, systematische manier kunnen delen.
- Er is geen reden om te denken dat een vorm van AI uiteindelijk niet zo slim kan worden als een mens en dat er dingen mogelijk worden die we nu nog niet eens kunnen verzinnen.
Een olifant die fietst op de maan
AI presteert nu soms al beter dan mensen. Bijvoorbeeld als je een vraag duidelijk stelt en je hebt een grote dataset om een AI-systeem mee te trainen. Je hoeft echter maar een klein beetje buiten het trainingsdomein te gaan en een AI-algoritme krijgt het moeilijk. Bijvoorbeeld een algoritme dat huidkanker diagnosticeert. Als die getraind is op foto’s van witte huiden en je wilt het algoritme toepassen op een donkere huid, dan loopt het algoritme vast. Een arts heeft een diepere kennis van huidkanker, waardoor hij of zij die kan toepassen op witte én donkere huid.
Daar verschilt AI van de intelligentie van mensen. Wat een mens leert in één context, kan hij of zij toepassen in een andere. Dat komt doordat een mens veel achtergrondkennis heeft over de wereld waarin wij leven. Kennis over natuurwetten, sociale wetten, cultuur, oorzaak en gevolg. Nieuwe kennis bedden we in onze achtergrondkennis in en vervolgens kunnen we deze toepassen in een andere context. Daardoor zijn we veel flexibeler dan AI.
Denk maar eens aan een olifant die fietst op de maan. Waarschijnlijk heb je nu onmiddellijk een beeld in je hoofd, ook al heb je die olifant nog nooit gezien en houd je het ook niet voor mogelijk dat je ooit een olifant op de maan ziet fietsen. Wij mensen kunnen de drie abstracte concepten ‘olifant’, ‘fiets’ en ‘maan’ combineren tot een beeld. Een algoritme heeft daar moeite mee. Als onderzoekers in machine learning zijn we nu bezig systemen te ontwikkelen die even flexibel zijn als mensen. En volgens mij is er geen reden om te denken dat AI uiteindelijk niet zo slim kan worden als een mens.
Lees hier het hele aritkel
-
Artikel
Naar gezonde datagebruik voor medisch onderzoek
In de blogserie ‘Gezonde Bytes’ onderzoeken we hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. De inzet van AI verandert de praktijk van medisch onderzoek. In dit negende deel laat advocaat Joost Gerritsen zien welke juridische vragen die verandering met zich meebrengt. Wat is gezond datagebruik in de context van medisch onderzoek?
In het kort
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- Advocaat Joost Gerritsen laat zien welke juridische vragen opkomen, nu medisch onderzoekers gebruik maken van AI-toepassingen waarvoor veel patiëntdata nodig zijn.
- Over die vragen is debat nodig, zodat helder wordt wat ‘gezond datagebruik’ is in het tijdperk van AI in de zorg
Medische data voor onderzoek
De data in medische dossiers kunnen nuttig zijn voor onderzoek. Bijvoorbeeld voor een vergelijkend onderzoek tussen zieke mensen en een gezonde controlegroep, om zo risicofactoren voor ziekten te bestuderen. Soms leidt dit tot levensreddende inzichten.
Het gebruik van de data uit medische dossiers is gebonden aan juridische regels. De patiënt heeft immers recht op de bescherming van zijn persoonlijke levenssfeer (‘privacy’) en van zijn persoonlijke gegevens. In de praktijk ervaren onderzoekers deze privacybescherming nogal eens als knellend. De juridische regels zouden onnodige drempels opwerpen om met de data aan de slag te mogen. De onderzoekspraktijk verandert bovendien door de inzet van nieuwe AI-toepassingen, die gebruik maken van grote hoeveelheden data. Wat zijn de regels en welke juridische uitdagingen zijn er als patiëntdata uit medische dossiers worden gebruikt voor onderzoek?
Lees hier het hele artikel
Bron: Rathenau Instituut - Naar gezonde datagebruik voor medisch onderzoek
-
Artikel
Kunstmatige Intelligentie in de zorg: samen beslissen blijkt de crux
In de blogserie ‘Gezonde Bytes’ hebben we onderzocht hoe kunstmatige intelligentie (AI) verantwoord voor onze gezondheid wordt ingezet. De afgelopen vier maanden zijn we in de blogserie op zoek gegaan naar goede voorbeelden, zodat we leren hoe professionals, patiënten en de samenleving vorm kunnen geven aan verantwoorde inzet van AI. Verschillen partijen – beleidsmakers, opleiders van zorgprofessionals, AI ontwikkelaars, ondernemers, onderzoekers en investeerders – kwamen in totaal tien blogs aan het woord. We vroegen wat volgens hen maatschappelijk verantwoorde innovatie met AI voor zorg en gezondheid is. En welke impact AI zal hebben op de organisatie van zorg, op zorgprofessionals en op zorggebruikers. In deze afsluitende blog blikken we terug op de inzichten die we hebben opgedaan.
In het kort:
- Hoe wordt AI verantwoord voor onze gezondheid ingezet? Daarover gaat deze blogserie.
- In de blogserie zijn tien partijen met verschillende perspectieven op het ontwikkelen van AI voor de zorg aan het woord gekomen.
- In deze afsluitende blog concluderen we dat om verantwoorde AI te ontwikkelen voor zorg en gezondheid het vooral belangrijk is om samen te werken en samen te beslissen.
Maatschappelijk verantwoord innoveren met AI in de zorg
In de openingsblog stelden we vast dat verantwoorde inzet van AI betekent dat onze gezondheid centraal staat en dat de patiënt eigen keuzes kan maken. AI kan ons ondersteunen in die keuzes. Maar naarmate we meer steunen op de technologie, wordt de vraag ‘wie beslist?’ actueler. Garanties zijn nodig om waarden als autonomie, privacy en een inclusieve samenleving te waarborgen in automatische beslissystemen.
In een reeks van blogs hebben tien verschillende partijen antwoord gegeven op de vraag: maatschappelijk verantwoorde AI gebruiken in de zorg – wat is dat eigenlijk? Als we samenvatten wat de verschillende partijen in de blogserie zeggen, dan is het: AI die een positieve impact heeft op de kwaliteit van zorg en tegelijkertijd publieke waarden waarborgt. In de blogs worden veel verschillende waarden genoemd. Zoals zeggenschap, autonomie, uitlegbaarheid, privacy, een inclusieve samenleving, transparantie, solidariteit en non-discriminatie. Ron Roozendaal (VWS) noemt verantwoord innoveren met AI in de zorg een ‘afweging tussen de kwaliteit van zorg en publieke waarden’. Deze afweging vraagt om een open gesprek met alle belanghebbenden.
Lees hier het hele artikel
Bron: Rathenau Instituut - Kunstmatige Intelligentie in de zorg: samen beslissen blijkt de crux